El pasado jueves 21 de septiembre la compañía estadounidense Second Sight, desarrolladora y fabricante de la prótesis visual implantable para personas ciegas Argus II, emitió un comunicado anunciando que ha recibido la aprobación condicional de la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) para iniciar el estudio clínico de factibilidad de su nuevo Sistema de Prótesis Visual Cortical bautizada con el nombre de Orión I. Sin duda se trata de una noticia muy interesante que supone un gran hito y un gran avance, por lo que en InfoTecnoVisión hemos decidido buscar más información acerca de este nuevo sistema, en especial sobre los estudios clínicos previos y futuros, sobre sus características, sus ventajas e inconvenientes frente a los actuales chips retinianos, la forma de implantación… en fin, ya sabéis que nuestra curiosidad no tiene límites, y hemos intentado recopilar toda la información posible acerca de este prometedor sistema. Eso si, antes de nada, me gustaría dejar claro que nos encontramos frente a los primeros pasos de una tecnología que tiene ante sí muchos retos e interrogantes, pues el cerebro es un órgano muy complejo del que aún se desconocen muchas cosas, entre ellas el mecanismo por el cual las neuronas extraen la información de la corteza visual o cómo el cerebro es capaz de procesar las imágenes para producir el sentido de la vista.
Y ahora, sin más dilación, pongámonos manos a la obra pues hay mucho que contar…
¿Por qué es necesario un sistema de visión artificial como Orión I?
Tal y como ya vimos en un par de artículos anteriores dedicados a los chips retinianos de visión artificial Argus II de la compañía estadounidense Second Sight y el chip IRIS II de la empresa francesa Pixium Vision, la visión artificial ya es una realidad desde hace muchos años. Lamentablemente, eso sistemas tan sólo se pueden aplicar a personas ciegas que tengan intacto el nervio óptico, tal y como ocurre en la retinosis pigmentaria, una enfermedad degenerativa de la retina en la que las células fotosensibles de esta parte del ojo van muriendo poco a poco, provocándose una pérdida progresiva de visión nocturna y de visión periférica seguidas en algunos casos de la pérdida de la visión central e incluso ceguera. Por lo tanto, todas las personas que están ciegas debido a patologías en las que el nervio óptico se encuentra aceptado, tal y como ocurre en el glaucoma terminal, la retinopatía diabética, la miopía magna o en patologías que dañan el nervio óptico como traumatismos, infecciones o cáncer, no se pueden beneficiar de este tipo de implantes. En cambio, con este nuevo sistema Orión I todos estos pacientes sí que podrían llegar a recuperar una “visión” mínimamente funcional. Por eso es tan importante que se investigue el desarrollo de este tipo de implantes: para poder disponer en un futuro de un sistema de visión artificial más “universal” con el que se puedan beneficiar el mayor número de personas ciegas con distintas patologías visuales y no tan sólo un pequeño porcentaje como ocurre actualmente con los actuales chips retinianos de visión artificial.
Pasemos a ver cómo es este nuevo sistema y qué componentes lo conforman.
¿Cómo es la prótesis cortical Orión I?
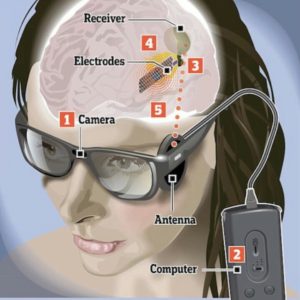
Se trata de un sistema de visión artificial similar al actual Argus II comercializado también por la compañía Second Sight, de hecho, hereda el 90% de los componentes de este sistema. Está Compuesto por los siguientes elementos:
- Unas gafas que incorporan en su puente una microcámara de alta definición y en una de sus patillas una mini antena/emisor inalámbrico.
- Un microordenador/procesador de video externo que se conecta a las gafas por medio de un cable. Este microordenador se puede llevar en cualquier bolsillo o sujeto al cinturón y su función es procesar la información captada por la microcámara.
- Un implante inalámbrico o prótesis cortical compuesto por una micro placa o matriz bidimensional de 60 electrodos que se implanta en el área de la visión de la corteza cerebral.
- Un receptor inalámbrico que recibe la señal emitida desde la antena de la patilla de las gafas y que se implanta también dentro del paciente.
La microcámara captura en tiempo real las imágenes en un campo de unos 20°, el procesador de video filtra y convierte la imagen recibida desde la microcámara en unos micro pulsos eléctricos que son enviados de forma inalámbrica desde la antena ubicada en la patilla de las gafas a la micro placa de electrodos implantados en la corteza visual, y finalmente, estos electrodos estimulan eléctricamente esta área de la visión generando patrones de luz. Todo el Proceso Se Realiza en tiempo real, sin retrasos perceptibles, por lo que los patrones lumínicos generados a partir de la imagen capturada por la microcámara se perciben inmediatamente.
Por supuesto, no es lo mismo estimular la retina que el cerebro, una zona mucho más compleja y desconocida a la hora de estimular su área de la visión, por lo que en este nuevo sistema Second Sight ha tenido que desarrollar una nueva matriz de electrodos que se adapte a esta nueva ubicación, así como un nuevo software y algoritmos que tengan en cuenta las diferencias entre las interfaces neuronales de la retina y el cerebro para procesar y convertir de forma adecuada la información visual recogida por la microcámara, encontrando la forma de convertirla en los pulsos eléctricos más apropiados para estimular la corteza cerebral.
¿Cómo se implanta el chip Orión I en el cerebro?
La intervención quirúrgica que requiere la implantación de este nuevo sistema en la corteza cerebral es más invasiva que la llevada a cabo en el chip Argus II, pero no más complicada.
La cirugía consiste en hacer una pequeña abertura en la parte posterior del cráneo, sobre el lóbulo occipital, por donde se accede al espacio subdural para colocar la matriz de electrodos. Estos electrodos se ubican sobre la corteza visual primaria, en la parte medial del cerebro, y para ello es requisito imprescindible echar mano de La resonancia magnética preoperatoria. El tamaño y la forma del cerebro difieren en cada sujeto, por lo que con esta prueba se debe realizar una cartografía previa que permita saber de antemano el mejor lugar por el que acceder al cráneo. Es lo ideal para asegurar la ubicación óptima de los micro electrodos sobre la corteza visual, de forma que se pueda obtener la mejor visión posible, o mejor dicho, generar la mejor visión posible.
La MATRIZ de electrodos se ubica en el cerebro sin necesidad de ningún accesorio de fijación. Simplemente Se “tunela” a través del espacio subdural y se mantiene en su lugar a través de la aposición del cerebro y la falx u hoz del cerebro, una membrana vertical situada en el interior del cráneo que separa el hemisferio cerebral derecho del izquierdo, y que Debido a su forma curvada recuerda a una hoz. La cirugía también implica la implantación del receptor inalámbrico en el cráneo.
Desde Second Sight han declarado que para la implantación de este nuevo sistema han adaptado los enfoques neuroquirúrgicos actuales para que la técnica esté dentro de las habilidades de la mayoría de los neurocirujanos. Vamos, que han intentado desarrollar un dispositivo que sea sencillo de implantar y que a la vez logre los mejores resultados posibles para obtener alguna forma útil de visión. Ahora tan sólo resta esperar a ver si lo han conseguido o no.
¿Cómo será el post operatorio y qué tipo de visión se conseguirá con este sistema?
Al igual que ocurre con el actual sistema Argus II, tras la intervención, se dejará un tiempo prudencial aproximado de un mes para observar la evolución post operatoria del paciente, y a continuación se procederá a activar el chip implantado y a ajustar la cantidad exacta de corriente necesaria en cada uno de los electrodos que conforman la matriz implantada para obtener la apropiada respuesta visual. Esto se suele realizar por medio de un conjunto de tés técnicos encaminados a analizar las respuestas del paciente, y que se prolongan durante otro mes aproximadamente, hasta que se alcanza la perfecta alineación del dispositivo. Eso sí, desde Second Sight han declarado que la cartografía cerebral representa un desafío significativo y que aún se desconocen muchas cosas sobre la respuesta del cerebro a la hora de interpretar los impulsos eléctricos, por lo que aún tienen que terminar de concretar la forma, la intensidad, la resolución y los algoritmos que provoquen los patrones de pulsos eléctricos más adecuados para estimular la corteza cerebral de forma que se consiga la visión por medio de patrones lumínicos más útil posible. Vamos, que los ensayos pre clínicos realizados hasta la fecha han sido esperanzadores, pero aún hay muchos interrogantes y desafíos por delante que se esperan solucionar con este nuevo ensayo clínico que ha autorizado la FDA.
Volviendo al posoperatorio, una vez se hayan ajustado y alineado los electrodos que conforman la matriz del chip Orión I, se procederá a la puesta en marcha de la microcámara incorporada en las gafas y se iniciará la ardua rehabilitación visual por medio de la cual el paciente deberá aprender a interpretar los patrones lumínicos en los que se habrá convertido su nueva visión. Esta rehabilitación/reeducación visual, que es tan o incluso más importante que la intervención en sí, en el sistema Argus II se suele prolongar durante unos seis meses o incluso más tiempo, dependiendo de los casos, y en el sistema Orión I seguramente ocurrirá lo mismo.
En cuanto al tipo de “visión” que se conseguirá con este nuevo sistema, aún es pronto para saberlo con exactitud. Hasta la fecha los resultados obtenidos en los ensayos clínicos iniciales son bastante esperanzadores, pero tal y como habéis visto a lo largo de las anteriores líneas, nos encontramos ante los primeros pasos de un nuevo sistema que está en pleno desarrollo, por lo que aún no se sabe muy bien la visión que se obtendrá. Desde Second Sight han declarado que se espera que sea muy similar o incluso puede que superior a la obtenida por el chip retiniano Argus II. Es decir, una “visión” que permite percibir la forma, la posición, la orientación y el movimiento de objetos, y probablemente ver letras muy grandes. Cosas que pueden parecer sencillas, pero que para las personas que no ven absolutamente nada de nada, supondrían una gran mejoría. Eso sí, fijaos que cuando hablo de la “visión” que se obtiene a través de este tipo de implantes, tanto los retinianos como los que se implantan en el área de la visión de la corteza cerebral, me gusta entrecomillar la palabra visión porque no se trata de una visión “natural” sino una visión simulada a través de patrones lumínicos que obliga al paciente a aprender de nuevo a “ver”, reinterpretando la visión producida por los pulsos eléctricos de los electrodos implantados.
Ventajas y desventajas de este sistema
La ventaja de Orión I frente a los sistemas Argus II e IRIS II, es que este nuevo sistema “puentea” al ojo y pasa a estimular directamente a la superficie de la corteza visual, la parte del cerebro que procesa la información visual, por lo que se podrán beneficiar de este sistema muchos más pacientes que no con los chips retinianos de visión artificial en los que, como ya hemos visto, el nervio óptico debe de estar intacto.
En cuanto a las desventajas, las dos principales son que Orión I requiere una cirugía más invasiva que los implantes retinianos, siendo preciso quitar una pequeña sección del cráneo para exponer el área del cerebro donde se colocará la matriz de electrodos, y que esto se hace en una zona mucho más compleja que el ojo, de la cual aún se sabe muy poco sobre su funcionamiento a la hora de interpretar los impulsos eléctricos para que se produzca la visión. De hecho, los científicos de este proyecto reconocen abiertamente que todavía están en los primeros pasos de entender cómo el cerebro procesa las imágenes para producir el sentido de la vista y cómo las neuronas extraen información de la corteza visual. Además, como la experiencia adquirida en otros tipos de implantes cerebrales como en La Estimulación Cerebral Profunda o deep brain stimulation (DBS), utilizada para tratar desórdenes resistentes al tratamiento como el dolor crónico, la enfermedad de Parkinson, temblor esencial o distonía, ha demostrado que los implantes cerebrales eléctricos comportan algunos riesgos como la infección y las convulsiones, habrá que ir con mucho cuidado y por ello el primer ensayo clínico será pequeño, incluyendo tan sólo a cinco pacientes.
Y hablando de ensayos clínicos, pasemos ya a ver los ensayos previos y futuros de este sistema…
La primera implantación y activación por parte de Second Sight de un Estimulador Cortical Visual Inalámbrico en un humano
En octubre del pasado año 2016 Second Sight dio el primer paso en el desarrollo de este sistema anunciando la implantación y activación con éxito de un Estimulador Cortical Visual Inalámbrico en el primer sujeto humano. Este hito se llevó a cabo en la Universidad de California en Los Ángeles (UCLA) por el neurocirujano Nader Pouratian, profesor asistente de neurocirugía de la UCLA, y un equipo de Second Sight.
El implante fue realizado como parte de un ensayo clínico de prueba de concepto cuyo propósito era demostrar la seguridad inicial y viabilidad de la estimulación de la corteza visual humana, y consistió en la implantación quirúrgica de un dispositivo neuroestimulador Multicanal inalámbrico comercial para la epilepsia de 8 electrodos en el cerebro de una paciente de 30 años que había estado casi ciega durante ocho años. La paciente fue capaz de percibir y localizar fosfenos individuales o puntos de luz sin efectos secundarios adversos significativos. Al tratarse de una prueba de concepto en humanos, tan sólo se procedió a la estimulación de la corteza cerebral sin llegar a usar una cámara y un procesador tal y como está previsto realizarse en sucesivos ensayos clínicos.
El éxito inicial de este estudio, combinado con el trabajo preclínico adicional reunido anteriormente, dispuso a Second Sight a presentar una solicitud a la FDA a principios de 2017 para obtener la aprobación que le permitiese realizar un ensayo clínico inicial del sistema Orion I completo, incluyendo la cámara y las gafas, permiso que se ha concedido recientemente.
La autorización de la FDA y el próximo estudio clínico que se llevará a cabo en un grupo de cinco pacientes
El pasado jueves 21 de septiembre Second Sight anunció que La Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) ha concedido a la empresa un permiso condicional para realizar un pequeño estudio con cinco pacientes en dos centros de Estados Unidos, en la Escuela de Medicina de Baylor (en Houston) y en la Universidad de California en Los Ángeles (UCLA). Se trata de un permiso condicional, lo que significa que Second Sight todavía necesita realizar más pruebas adicionales del dispositivo y responder a ciertas preguntas antes de iniciar el ensayo, pero la empresa ya da prácticamente por hecho cumplir con todos los requisitos necesarios en los 45 días que la FDA les ha concedido para responder a sus solicitudes. Inmediatamente después, iniciará El proceso de captación de los cinco pacientes que conformarán el estudio clínico, de forma que puedan llevar a cabo su primer implante para el final de este 2017.
Desde Second Sight, su Presidente y Director Ejecutivo, Will McGuire, ha declarado que se trata de un hito realmente emocionante, no tan sólo para la Compañía, que por fin tiene luz verde para desarrollar todo el potencial de Orión, sino para las personas ciegas que no se pueden beneficiar de los implantes retinianos de visión artificial por sufrir patologías en las que el nervio óptico está dañado, lo que como ya hemos visto anteriormente, imposibilita que esas personas puedan beneficiarse del chip Argus II.
Con este nuevo sistema Orión I, la compañía pretende ampliar su mercado actual de 400000 posibles pacientes con retinosis pigmentaria, que según ellos son los potenciales candidatos para beneficiarse de su actual sistema Argus II, hasta la hipotética cifra de 6 millones de personas ciegas que se podrían beneficiar del nuevo sistema Orión I. Por supuesto hablamos de cifras mundiales e hipotéticas, pues una cosa son los cálculos sobre el papel y otra muy distinta es lo que se consigue sobre la práctica. De hecho, el propio presidente de la junta directiva de Second Sight, Robert Greenberg, ha reconocido que la compañía sólo ha vendido unos 250 sistemas Argus II, un número más bajo de lo esperado. Igual tendrá algo que ver que el dispositivo cuesta alrededor de 125.000 euros y sólo devuelve una fracción mínima de una “visión” muy poco “natural”.
Por supuesto, desde la compañía ya han declarado que el que se empiece a desarrollar este nuevo sistema no implica que se abandone el actual sistema Argus II, de hecho, ya se están desarrollando versiones más avanzadas de Argus que incluirán 240 electrodos en vez de los 60 actuales, lo cual aumentará considerablemente la resolución de la visión que se obtiene actualmente. Incluso se pretende ampliar su aplicación a pacientes con degeneración macular asociada a la edad.
Conclusión
Sin duda nos encontramos ante un importante paso que busca el desarrollo de un implante de visión artificial lo más universal posible, es decir, con el que se puedan beneficiar el mayor número de personas ciegas con distintas patologías visuales y no tan sólo un pequeño porcentaje como ocurre actualmente con los actuales chips retinianos de visión artificial. Tan sólo por ese hecho, la noticia ya es realmente importante. Por Supuesto, se trata de los primeros pasos en un terreno en el que como habéis podido constatar a lo largo de este artículo, aún quedan muchos retos e interrogantes que superar, pero lo mismo ocurrió con el actual sistema Argus II en sus inicios, y actualmente tanto su técnica de implantación como el propio sistema han sufrido una evolución considerable con respecto a su primera generación. Ahora este nuevo sistema Orión se encuentra también, pues eso, en sus inicios, al igual que lo estuvo en su momento Argus.
Decir también que la empresa Second Sight no es la única interesada en este tipo de implante cortical. Ya Hay Otros grupos de investigación trabajando en este terreno, y eso es bueno, porque los aciertos y errores de un grupo de investigación pueden contribuir a mejorar las técnicas del resto de grupos, además que cuantos más recursos y esfuerzos se dediquen, los resultados Serán Mejores. Entre esos otros grupos cabe destacar como no, el cercano equipo español de Neuroingeniería Biomédica de la Universidad Miguel Hernández de Elche (UMH), un grupo de Investigadores del Instituto de Tecnología de Illinois en Chicago (EEUU) o a la Universidad de Monash en Australia con su prometedor sistema de visión biónica Gennaris.
Por supuesto, en InfoTecnovisión intentaremos estar pendientes de la evolución de todos estos estudios. Eso sí, no olvidéis que nos encontramos ante ensayos en fases muy iniciales, por lo que tomaos esta noticia pues eso, como algo meramente informativo de algo que tiene mucho potencial pero que aún tardará bastante tiempo en ser una realidad.
Y ahora ya para finalizar, me gustaría hacer un breve comentario respecto a una de las declaraciones del presidente de la junta directiva de Second Sight, Robert Greenberg, refiriéndose a que la compañía sólo ha vendido unos 250 dispositivos Argus II, un número más bajo de lo esperado. ¿De qué se extraña? Me temo que para que haya un mayor número de personas ciegas que se animen a ser implantadas con este tipo de sistemas, ya sean los que estimulan la retina o directamente la corteza cerebral, éstos tienen que mejorar mucho en la calidad de la visión que ofrecen, garantizar la seguridad y viabilidad tanto del proceso quirúrgico como del uso del implante a largo plazo, y algo también muy importante, que bien a través de subvenciones o cobertura de la sanidad pública, el exorbitante costo de estos sistemas no sea un impedimento para que la gente se pueda beneficiar de ellos.
Enlaces y fuentes
La noticia sobre la aprobación de la FDA:
Noticias sobre el primer ensayo clínico realizado en octubre del 2016:
Un gran paso que nos acerca más a la visión artificial (Instituto Salmantino de Oftalmología)
Autor: Jaime Franco

Muy buen reportaje todo muy claro. Perdí la visión de mi ojo izquierdo hace 3 años, se me soltó la retina luego me subió la presión ocular y se daño el nervio óptico. Ahora tengo que estar permanentemente con gotas para la presión ocular y para la lubricación del ojo. Pronto tendré que someterme a una operación de estrabismo porque el implante que se me implantó se movió de su lugar y al no tener imagenes no tiene la misma movilidad del otro ojo.